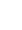Результаты хирургического лечения спондилолистеза тяжелой степени (анализ моноцентровой когорты и обзор литературы)
С.О. Рябых, Д.М. Савин, Е.Ю. Филатов, А.О. Котельников, М.С. Сайфутдинов
ФГбу «Российский научный центр “Восстановительная травматология и ортопедия” им. акад. Г.А. Илизарова» Минздрава России, г. Курган, Россия
Реферат
Цель исследования — оценить результаты хирургического лечения тяжелой степени спондилолистеза с применением bone-disk-bone остеотомии, редукции и фиксации из дорсального доступа.
Материал и методы. Ретроспективно изучена моноцентровая 5-летняя когорта (IV уровень доказательности). В исследование вошли 10 пациентов в возрасте от 7 до 22 лет (Me — 12 лет, M±m — 13,1±4,1 лет), которым выполнено хирургическое лечение при спондилолизных антелистезах тяжелой степени в период с 2012 по 2017 г. У всех пациентов смещение локализовалось в сегменте L5-S1 и соответствовало 4–6 типам по классифика ции AO Spine SDSG. Катамнез прослежен в сроки от 1 года до 5 лет. Хирургическое вмешательство включало в себя выполнение bone-disc-bone остеотомии, репозицию L5 и заднюю инструментальную многоопорную (от 2 до 5 ПДС) фиксацию с использованием редукционных транспедикулярных винтов. Оценивали болевой синдром до и после операции, параметры позвоночно-тазового баланса, мобильность спондилолистеза по функциональным рентгеновским исследованиям или функциональному КТ, выраженность переднего спондилодеза, показатели спонтанной активности мышц и вызванных МВП и структуру послеоперационных осложнений.
Результаты. Смещение L5 позвонка до операции — 92,6±25,2%, после операции — 25,4±16,6% (Z = -2,805, p = 0,005). У пациентов с дисбалансированными позвоночно-тазовыми параметрами после операции отмечена их нормализация с переводом значений патологии в категорию «сбалансированный спиндололистез»: PI с 67,9±8,6 до 67,5±8,7 (Z = 0,000, p = 1,000), PT с 26,8±13,3 до 20,1±7,1 (Z = -2,090, p = 0,037), SS с 41,3±8,7 до 47,3±9,7 (Z = -1,886, p = 0,059), SA с 34,9±36,3° до 8,6±7,1° (Z = -2,803, p = 0,005). В раннем послеоперационном периоде (на 3-и сутки) зарегистрированы 3 случая транзиторной радикулопатии L5, с полным регрессом на фоне проводимого консервативного лечения в течение 6 мес. Динамика болевого синдрома по шкале BAS до и послеоперации: спина 8,1±1,0 и 0,5±0,5 (Z = -2,814, p = 0,005), нижние конечности 6,8±1,5 и 0,4±0,7 (Z = -2,812, p = 0,005) соответственно. Показатели качества жизни по шкале SRS-24 до и после операции: 62,6±7,9 и 90,7±12,4 (Z = -2,803, p = 0,005). Мобильность спондилолистеза была определена у 9 пациентов. Выраженность спондилодеза по шкале Bridwell в отдаленном периоде составила от 1 до 3 баллов.
Заключение. Использование классификации AO Spine SDSG с оценкой параметров сагиттального баланса, а также выраженность неврологического дефицита и болевого синдрома позволяют определить степень тяжести спондилолистеза, а нормализация значений этих параметров говорит о положительном результате лечения. Применение широкого релиза в объеме bone-disc-bone остеотомии на уровне L5-S1 с девиацией крестца (изменение угла наклона крестца) является ключевым фактором мобилизации и радикальной коррекции параметров тазового баланса при тяжелом спондилолистезе у детей и подростков. Результаты оперативного лечения в анализируемой когорте показывают значительное улучшение качества жизни (по шкале SRS-24) и снижение интенсивности болевого синдрома (по шкале VAS), а четкое соблюдение протокола операции, интраоперационный нейромониторинг МВП позволяют сократить вероятность осложнений.
Ключевые слова: поясничный отдел позвоночника, спондилолизный антелистез, спондилолистез тяжелой степени, пороки развития, остеотомия.
Введение
Различные варианты спондилолистеза тяжелой степени, как правило диспластического, остаются одной из значимых проблем современной хирургической вертебрологии. На наш взгляд, это обусловлено рядом причин:
- недооценкой темпов естественного течения с прогрессированием смещения и дисбаланса на амбулаторном этапе;
- относительной редкостью патологии и отсутствием возможности концентрации пациентов этой группы только в крупных спинальных центрах;
- возрастным коридором манифестации патологии в период перехода пациента из детской сети лечебных учреждений во взрослую;
- отсутствием единых подходов к лечению и, как следствие, высоким процентам осложнений с большой частотой ревизионных вмешательств.
Эти особенности легко проследить как в отечественной, так и мировой литературе [1–4]. Это побудило авторов к проведению моноцентрового исследования с надеждой на актуализацию этого направления в России и объединение усилий за интересованных спинальных хирургов для плани рования мультицентровых исследований.
Цель исследования
Оценить результаты хирургического лечения тяжелой степени спондилолистеза с применением bone-disk-bone остеотомии, редукции и фиксации из дорсального доступа.
Дизайн исследования
Анализ ретроспективной моноцентровой 5-летней когорты. Период набора пациентов: 2012–2017 гг.
Критерии включения:
- возраст пациентов до 25 лет (включительно) к моменту операции;
- диспластический фактор этиологии: спондилолиз и/или аномалия тропизма;
- деформации позвоночного столба 4–6 типов по классификации AO Spine SDSG [5];
- наличие полного лучевого архива;
- единая хирургическая бригада (единое планирование хирургического протокола, все пациенты оперированы первыми двумя авторами);
- отдаленный результат более 1 года.
Критерии исключения:
- дегенеративные, травматические смещения в сегменте L5-S1;
- литическая нестабильность в сегменте L5-S1;
- балансированные варианты спондилолистезов 1–3 типов по классификации AO Spine SDSG (доказательная база по тактике лечения при этих типах достаточная).
За указанный период в клинике патологии позвоночника и редких заболеваний по поводу спондилолистеза оперированы 50 детей, из которых критериям включения/исключения соответствовали 10. Период наблюдения варьировал от 1 года до 5 лет (Mе — 2,3 года). Класс доказательности IV, UK Oxford, версия 2009 [6].
Единый протокол исследования для анализа результатов первичных и ревизионных вмешательств включал:
- клиническую оценку (осмотр, оценка интенсивности боли в ногах и спине по шкале VAS, оценка качества жизни по анкете SRS-24);
- анализ лучевых данных (рентген-телеметрия позвоночника с захватом таза и тазобедренных суставов с цифровой оценкой типа сагиттального баланса и позвоночно-тазовых параметров в программе Surgimap Spine (рис. 1), функциональным рентгеновским исследованием (ФРИ)*, КТ и МРТ пояснично-крестцовой зоны (* По показаниям (при невозможности оценки мобильности сегмента L5-S1 по данным ФРИ) протокол дополнялся функцио нальной КТ);
- анализ функциональных данных (интраоперационный нейромониторинг).
Критерии оценки:
- смещение L5 позвонка в процентах до и после оперативной коррекции;
- позвоночно-тазовые параметры сагиттального баланса: Pelvic Incidence (PI), Pelvic Tilt (PT), Sacral Slope (SS), угол скольжения (угол наклона L5 относительно S1, т.н. Lumbosacral Angle (Slip Angle)) (SA);
- мобильность спондилолистеза в мм по ФРИ или функциональному КТ;
- балльная оценка интенсивности боли в спине и в ногах по шкале VAS и параметров качества жизни по шкале SRS-24 до и после операции;
- характеристики спонтанной активности мышц и моторных вызванных потенциалов (МВП) до, во время и после операции;
- тип и объем инструментальной фиксации;
- структура осложнений в зависимости от типов спондилолистеза и количества вмешательств;
- выраженность спондилодеза по шкале Bridwell через год и 2 года после операции [7].
Указанные параметры проанализированы в четырех контрольных точках у 4 пациентов: до операции, в ближайшем послеоперационном периоде, через год и через 3 года после операции (рис. 2 а, b, с), в трех контрольных точках (кроме финальной) у 6 пациентов.
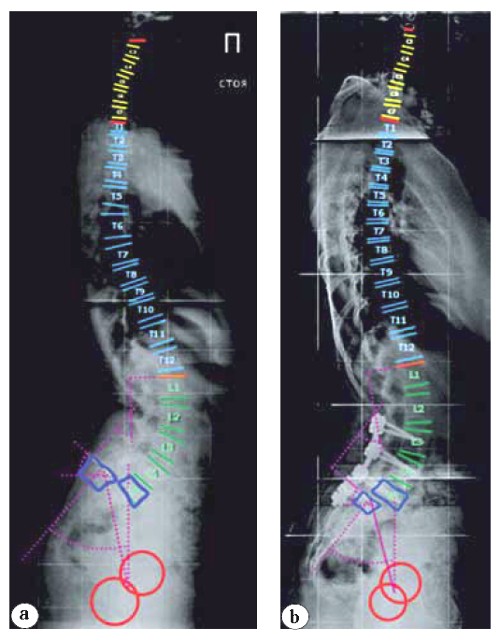
Рис. 1. Рентгенограммы в положении стоя пациента 14 лет со спондилолистезом SDSG 5: a — до операции: PI — 53, PT — 12, SS — 41, LA — 12,9; b — после операции: PI — 53, PT — 14, SS — 38, LA — 2,6 Fig. 1. Standing x-rays, patient of 14 y.o., SDSG 5 spondylolisthesis: a — prior to surgery: PI — 53, PT — 12, SS — 41, LA — 12,9; b — after surgery: а b PI — 53, PT — 14, SS — 38, LA — 2,6
Рис. 2. Результаты лучевого обследования пациента 14 лет со спондилолистезом SDSG 5: a — КТ, MPR, сагиттальный скан: деформация замыкательных пластин L5 и S1 позвонков; b — МРТ, взвешенные в T2: стеноз позвоночного канала на уровне S1; c — КТ, MPR, сагиттальный и аксиальный сканы в проекции сегмента L5-S1; d — КТ через 2 года после операции, MPR, сагиттальный и аксиальный сканы КТ в проекции сегмента L5-S1. Формирование костного блока типа 1 по Bridwell Fig. 2. Patient of 14 y.o., SDSG 5 spondylolisthesis: a — CT, MPR, sagittal view: deformity of L5 and S1 endplates; b — T2 weighted MRI: spinal canal stenosis at S1 level; c — CT, MPR, sagittal and axial views in projection of L5-S1; d — CT in 2 years after the surgery, MPR, sagittal and axial CT scan in projection of L5-S1 segment. Bone block formation of type 1 by Bridwell а b с d
Статистический анализ
Статистическая обработка выполнена в программе IBM SPSS, v. 20 (SPSS Inc., Chicago, IL, USA). Общая характеристика исследуемых параметров проведена с использованием метода описательной статистики. Учитывая малочисленность наблюдений, а также ненормальный характер распределения исследуемых параметров (уровень асимптотической значимости по критерию Колмогорова – Смирнова колебался от 0,054 до 0,200) оценка значимости различий исследуемых параметров до и после операции проведена по критерию знаковых рангов Уилкоксона. Различия признавались значимыми при двустороннем p˂0,05. Для возможности сопоставления полученных значений с данными литературы дополнительно указаны М±m, где M — среднее значение, m — стандартное отклонение.
Хирургическая техника
Доступ — дорсальный билатеральный. После скелетирования задней колонны выполнялась установка транспедикулярных опорных точек в тела L4-S1 позвонков и через S2 в боковые массы крестца. Зону инструментальной фиксации окончательно планировали интраоперационно в зависимости от плотности костной ткани (максимально до L2 в одном случае) с бикортикальным проведением винтов и флюороскопическим контролем их положения. Выполняли удаление дуги порочного L5 позвонка и менингорадикулолиз S1 с интраоперационным ЭМГ-мониторированием в режиме «free-run» (контроль появления спонтанной ЭМГ) и DNS (через монополярный зонд) для визуализации невральных структур. После установки провизорного стержня контралатеральной стороны в режиме стабилизации доступом по верхнему краю боковых масс крестца производился подход к межпозвонковому диску L5-S1. Выполнялась дискэктомия с парциальной резекцией смежных тел L5 и S1 позвонков по типу bone-discbone остеотомии [8] до достижения мобильности крестца. Для удобства использовали прием с поочередной заменой предизогнутых стержней справа и слева.
Далее выполняли монтаж системы с предизогнутыми стержнями одновременно с двух сторон с учетом изменения угла наклона крестца. Последнее, на наш взгляд, является ключевым моментом восстановления позвоночно крестцового соотношения и нормализации пояснично-тазового баланса. После этого маневра производили частичную редукцию L5 позвонка. Для симметричной трансляции стержней использовали редукционные винты или редукционные тубулярные системы. После установки межтелового кейджа техникой PLIF или TLIF под флюороскопическим контролем производили локальную компрессию в сегменте L5-S1 (см. рис. 1 b, 2 c). Завершали вмешательство протяжкой гаек и задним спондилодезом ауто-/аллокостью в зоне инструментации.
Интраоперационный нейромониторинг
Интраоперационный нейрофизиологический контроль текущего состояния пирамидной системы пациента проводили с использованием системы «ISIS IOM» (Inomed Medizintechnik GmbH, Германия). В режиме «free run» отслеживали степень спонтанной активности тестируемых мышц. Регистрировали МВП в ответ на транскраниальную электростимуляцию моторной коры головного мозга через субдермальные спиралевидные электроды, зафиксированные на скальпе в проекции корковых представительств мышц-индикаторов. Стимулы подавлялись пачками — по пять разнополярных импульсов длительностью 1 мс с межстимуляционным интервалом 4 мс, частотой 1 Гц. В случае нерегулярно возникающих нестабильных МВП или их отсутствии производилась транспозиция стимулирующих электродов до получения воспроизводимого ответа. Регистрирующие игольчатые электроды устанавливались монополярно (отведение типа «belly-tendon»). В качестве мышц-индикаторов для получения МВП использовались m. tibialis anterior (контроль состояния корешка L5) и m. gastrocnemius lateralis (контроль состояния корешка S1) справа и слева с учетом результатов предоперационного ЭМГ-обследования, схема которого была разработана А.П. Шеиным [9, 10].
Регистрация «базовых» МВП начиналась через 40–60 мин после введения миорелаксанта. Оценивались регулярность появления ответов, их форма (сложность, стабильность), латентный период и амплитуда, а также вариативность этих характеристик. Последующие тестирования проводились в процессе имплантации опорных элементов конструкции, выполнения вертебротомии и коррекционного маневра по команде нейрохирурга. При сравнении результатов текущего те стирования с базовыми МВП в качестве диагностически значимых изменений характеристик ответов рассматривалось снижение амплитуды более чем на 50% от исходного уровня и увеличение латентного периода, превышающее 10% [11, 12]. Дополнительно использовался монополярный зонд, позволяющий производить прямую электростимуляцию нервных структур, для их более значимой «визуализации» в спайках.
Результаты
Всего прооперировано 10 пациентов в воз расте от 7 до 22 лет (Me — 12 лет, M±m — 13,1±4,1 лет). Распределение по полу: 1 мальчик, 9 девочек. У всех пациентов был антелистез L5 позвонка 4–6 типа — по классификации AO Spine SDSG. У 9 пациентов выявлен нестабильный спондилолистез. Мобильность в сегменте L5-S1 варьирова ла от 8,9 до 5,6 мм (Me — 6,4 мм, M±m — 6,8±2,3). Смещение L5 позвонка относительно S1 до операции составило 92,6±25,2% (Me 85,0; min 60,0; max 130,0), после операции 25,4±16,6% (Me 24,0; min 0; max 47,0), Z = -2,805, p = 0,005 (табл. 1).
У 6 пациентов до оперативного лечения был выявлен дисбаланс тазовых параметров.
Во всех случаях после операции достигнута положительная динамика тазовых параметров:
- PI с 67,9±8,6 (Me 68,0; min 53,0; max 80,0) до 67,5±8,7 (Me 68,8; min 53,0; max 81,0), Z = 0,000, p = 1,000;
- PT с 26,8±13,3 (Me 24,2; min 11,9; max 48,4) до 20,1±7,1 (Me 19,1; min 9,0; max 34,2), Z = -2,090, p = 0,037;
- SS с 41,3±8,7 (Me 40,3; min 31,3; max 60,7) до 47,3±9,7 (Me 45,9; min 38,0; max 55,6), Z = -1,886, p = 0,059;
- SA с 34,9±36,3° (Me 22,7; min 6,4; max 130,3) до 8,6±7,1° (Me 5,4; min 0,3; max 21,2), Z = -2,803, p = 0,005.
У 5 пациентов отмечена нормализация тазовых параметров с переводом патологии в категорию балансированных. У 1 пациента удалось добиться улучшения тазовых параметров. Еще у четверых пациентов параметры пояснично тазового баланса признаны нормальными в соответствии с 4 типами сагиттального баланса по J.C. LeHuec [13]. Значимое изменение PI у 3 пациентов в пределах 5%, на наш взгляд, связано с выраженной краевой резекцией позвонка S1 (табл. 2).
У трех (33%) пациентов констатирована сопутствующая сколиотическая деформация позвоночного столба в пределах 30° по Cobb с апикальной торсией II степени по pedicle-методу [14].
Неврологическая симптоматика у всех пациентов была обусловлена радикулопатией, клинически проявлялась болями в спине и нижних конечностях. Исходно средний показатель боли в спине по шкале VAS составлял 8,1±1,0 (Me 8,0; min 6,0; max 9,0), болей в ногах — 6,80±1,55 (Me 6,5; min 4,0; max 9,0). После операции отмечено снижение средних показателей до 0,5±0,5 (Me 0,1; min 0; max 2,0) и 0,4±0,7 (Me 0,1; min 0; max 1,0) соответственно, Z = -2,814, p = 0,005 и Z = -2,812, p = 0,005.
В трех случаях хирургическое вмешательство не сопровождалось наличием нейрофизиологических признаков значимой реакции пирамидной системы на хирургическую агрессию. При этом у 7 пациентов операции сопровождались значительным снижением амплитуды моторных потенциалов (менее 40% от исходных параметров). Снижение ответов происходило в процессе редукционного маневра. При появлении электрофизиологических признаков критического снижения функции нервных структур с целью защиты корешков спинного мозга вводился метилпреднизолон — 10 мг/кг и эпидуральная анестезия 0,25% раствором лидокаина. У четырех пациентов в конце операции МВП восстановились до уровня, близкого к базовому, в результате процент обратимых изменений моторных ответов составил 40%. У трех (30%) пациентов оперативное вмешательство закончилось на фоне значительного снижения моторных ответов, а в одном (10%) случае МВП исчезли полностью на момент завершения операции. Отметим, что эти виражи МВП не проявлялись клинически значимым неврологическим дефицитом. В двух (20%) случаях зафиксировано появление спонтанной ЭМГ, наличие которой свидетельствовало о воздействии на ткани в опасной близости от корешков спинного мозга. После этого проводился дополнительный контроль состояния моторных ответов.
Протяженность инструментальной фиксации составляла от 2 до 5 сегментов (см. табл. 1).
Осложнения. Тракционная ишемическая радикулопатия L5 развилась после оперативного вмешательства у 3 (33%) пациенток. Полностью купировать неврологический дефицит у всех пациентов удалось консервативными методами в течение 6 мес. после операции. Других осложнений не отмечено.
Катамнез прослежен у всех пациентов на протяжении 34,2±17,9 мес. При контрольном исследовании (рентгенография, КТ) у всех пациентов сохранилась достигнутая интраоперационно коррекция. В трех случаях с имеющейся сопутствующей сколиотической деформацией в течение года после операции наступил частичный регресс деформации. До операции в среднем угол сколиотической деформации составлял 19,9°±4,2° по Cobb, после 12,8°±4,7° по Cobb. Вторичного смещения и резорбции вокруг металлоконструкции не выявлено ни в одном случае. К двум годам после операции у 60% пациентов наблюдалось формирование костного блока типов 1–2 по шкале Bridwell.
Анализ анкетирования пациентов по шкале SRS-24 показал значительное улучшение качества жизни: до операции 62,6±7,9 баллов (Me — 64; min 49,0; max 73,0), после операции — 90,7±12,4 (Me 92,0; min 66,0; max 108,0), Z = -2,803, p = 0,005.
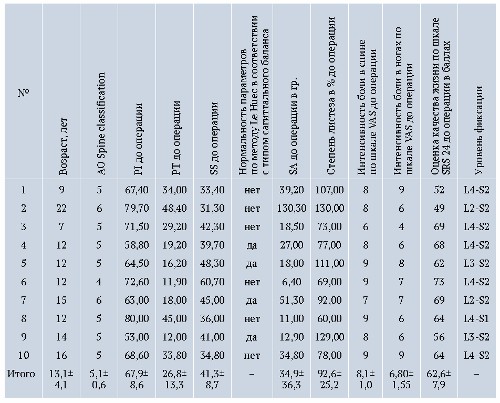
Таблица 1. Исходные показатели тазового сагиттального баланса пациентов, норма определена по методу J.C. Le Huec [13]
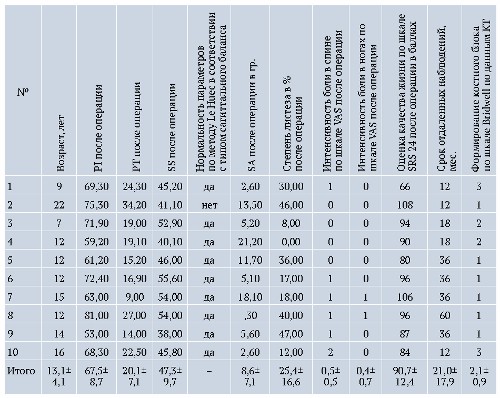
Таблица 2. Динамика тазовых параметров пациентов после операции, норма определена по методу J.C. LeHuec [13]
Обсуждение
Хирургическое лечение спондилолистезов тяжелой степени у пациентов детского возраста и подростков представляет собой актуальное направление хирургической вертебрологии. С одной стороны, это обусловлено ограниченным объемом информации о результатах лечения пациентов этой возрастной группы, с другой — ярко выраженными особенностями клинической картины: длительное отсутствие неврологических расстройств и болевого синдрома, обуславливающих увеличение продолжительности диагностической и терапевтической паузы. Сохраняют актуальность выбор доступа, технологии коррекции и фиксации, ее протяженность, а также варианты передней поддержки.
Несмотря на большое число публикаций, касающихся результатов лечения взрослых пациентов, информация о спондилолистезах тяжелой степени у детей ограничена. Анализ баз данных (PubMed, ClinicalKey, eLIBRARY, Google Scholar) с глубиной поиска 18 лет обнаружил только 32 публикации, 5 из которых сопоставимы с нашими данными.
Бесспорным фактором оценки как естественного течения спондололистеза, так и результатов лечения является анализ типа нарушения поясночно-тазового баланса [15–17]. Однако его адекватная оценка при спондилолистезах тяжелой степени крайне затруднительна, учитывая деформацию замыкательной пластинки S1 (для расчета SS), а также исходный тип нарушения глобального сагиттального баланса [18].
Выбор технологии лечения тоже остается актуальным и варьирует от фиксации in situ до выполнения 360° реконструкции с изменением параметров пояснично-тазового баланса [19–21]. Несмотря на большую привлекательность последней технологии, вопрос о хирургической реконструкции сегментов L4-S1, по сравнению с фиксацией in situ, остается спорным. Снижение степени смещения позвонка и нормализация со отношения PI-SS значимо увеличивают вероятность состоятельности спондилодеза, а уменьшение угла скольжения (SA) позволяет осуществлять прямую декомпрессию корешков спинного мозга и улучшает сагиттальную пояснично-крестцовую ориентацию. При этом стратегия коррекции должна быть направлена на восстановление физиологического позвоночно-тазового баланса, которое определяется не только сокращением смещения L5 позвонка, но и, прежде всего, сокращением РТ, которое определяет параметры ретро- или антеверсии таза. Риск неврологических осложнений является главным аргументом против выполнения более обширной хирургической агрессии с редукцией позвонка [22].
W. Molinari с соавторами проанализировали результаты хирургического лечения спондилолистеза тяжелой степени у 37 детей (средний возраст 13,5 лет) в зависимости от варианта операции — задний спондилодез L4-S1 in situ и 360° реконструкция [23]. Так, псевдоартроз, клинико-лучевыми проявлениями которого являлись болевой синдром и нарастание деформации, в отдаленном периоде регистрировался статистически значимо чаще у пациентов с задним спондилодезом (39%). Ревизионные операции, выполненные в объеме 360° реконструкции, способствовали исчезновению болевого синдрома и достижению надежного 360° спондилодеза. Наилучшие изменения в функциональном статусе и выраженности болевого синдрома после операции также были зарегистрированы у детей из группы с 360° реконструкцией.
Вмешательства из срединного дорсального доступа обладают преимуществом за счет возможности проведения прямой декомпрессии нервных структур. Кроме того, дорсальный или комбиниро ванный доступ с использованием AL IF, PLIF, TLIF в сочетании с транспедикулярной фиксацией демонстрируют более высокий темп формирования спондилодеза (98,2%) по сравнению с пациентами, перенесшими изолированную дорсальную (83,3%) или вентральную (74,0%) хирургию [24, 25]. Выбор методики межтелового спондилодеза дискутабелен и определяется предпочтениями хирурга [26]. Так, S. Agabegi и J. Fischgrund указывают на то, что методика TLIF и AL IF предпочтительна для восстановления поясничного лордоза и сопряжена с низким процентом псевдоартроза [1]. Другое мнение приводится в работе M. Farrokhi с соавторами, в которой у когорты пациентов с комбинированным спондилосинтезом и TLIF выявлены лучшие клинические результаты с регрессом болевого спиндрома в спине, но отмечен более низкий процент формирования спондилодеза по сравнению с PLIF [27]. В единичных работах описывается возможность использования минимально инвазивной моносегментарной фиксации с редукцией L5 в сочетании с TLIF, но только у пациентов со сбалансированными типами спондололистеза [28], и применение навигационных систем для контроля положения имплантатов и репозиционных маневров [29].
AL IF ассоциируется с осложнениями, связанными с доступом, включая ретроградную эякуляцию и повреждение сосудов [30, 31]. B. Bouyer с соавторами предлагают использовать технику транссакральной стержневой фиксации (модификация Jackson’s technique) для достижения редукции и стабилизации спондилолистеза тяжелой степени у детей [32]. Принципиально новым являлось выполнение редукционного маневра и задней фиксации с помощью двух транссакральных стержней, фиксирующихся каудальными концами в S2. В качестве передней поддержки авторы применяют традиционную PLIF методику. Авторы показали статистически значимое улучшение показателей позвоночно-тазовых взаимоотношений после операции у всех 12 пациентов, однако в отдаленном периоде в 5 (42%) случаях выявлена перфорация мягких тканей в области металлоконструкции, потребовавших вторичного закрытия кожного дефекта.
E. Ferrero с соавторами выполнили 20 хирур гических вмешательств у детей с использованием техники транссакральной стержневой фиксации и добившись статистически значимого улучшения позвоночно-тазовых параметров [33]. Однако у 70% пациентов возникли неврологические расстройства в первые сутки после операции. В сроки от 3 до 6 мес. после операции у всех пациентов произошел полный регресс неврологической симптоматики. Анализ работ показывает, что ключевой концепцией коррекции принята методика резекции межпозвонковых дисков L5-S1 с краевой резекцией смежных замыкательных пластин [34] билатерального погружения стержней, фиксированных на уровне крестца с изменением угла антеверсии крестца (PT, SS) для нормализации параметров пояснично-тазового баланса [35] с одновременным использованием редукционных винтов [36]. Для определения протяженности фиксации при спондилолистезе в зависимости от степени тяжести C. Lamartina с соавторами предложили «индекс тяжести» (Severity Index (SI)), который показал хорошую внутри- и межэкспертную оценку [37].
Работа R. Cecchinato и соавторами явилась первой, которая подтвердила эту концепцию и показала значимое изменение PI после операции, принятого как «стабильный» параметр сагиттального баланса [38].
В нашей работе также отмечено изменение параметров сагиттального тазового баланса, включая PI, как за счет изменения SS, так и за счет резекции замыкательной пластины S1 и увеличения PT.
Неврологические расстройства в нашем исследовании выявлены в 3 из 10 наблюдений, что позволяет считать используемую методику рискованной и сопряженной с высоким риском развития перечисленных осложнений. Однако во всех случаях неврологический дефицит носил транзиторный характер, благодаря своевременно принятым мерам в случаях появления электрофизиологических признаков угрозы для нервных структур. Это соответствует современным представлениям о необходимости интраоперационного нейрофизиологического контроля во время вмешательств [3, 39–41]. T. Jalanko с соавторами анализировали данные 298 пациентов, общий уровень осложнений составил 7,7%. В работе подчеркивается, что своевременно проведенная реконструктивная операция при соблюдении показаний показывает значимо хорошие долгосрочные клинические, функциональные, рентгенологические результаты и коррелирует с параметрами качества жизни [42].
Стоит обратить внимание на явление регресса сопутствующей сколиотической деформации после 360° реконструкции спондилолистеза, наблюдаемой у трех оперированных нами пациентов. Несмотря на имеющиеся публикации, посвященные сочетанию двух нозологий [43], нам удалось найти лишь одну зарубежную публикацию, описывающую аналогичный случай регресса сколиоза у 12-летней девочки с тяжелой степенью спондилолистеза [44]. Это «явление» подчеркивает значимость и необходимость восстановления позвоночно-тазовых взаимоотношений у детей с тяжелыми спондилолистезами.
Подводя итог, констатируем, что на сегодняшний день нет единого мнения в отношении оптимального способа хирургического лечения сподилолистезов тяжелой степени у детей. Однако следует подчеркнуть два основных момента:
- оценка позвоночно-тазовых параметров является важным этапом планирования и послеоперационного анализа состояния патологии;
- использование техники 360° реконструкции значимо способствует реконструкции параметров сагиттального пояснично-тазового баланса, до стижению эффективной редукции, стабильного спондилодеза, но сопряжено с риском развития неврологических осложнений.
Использование классификации AO Spine SDSG с оценкой параметров сагиттального баланса, а также выраженности неврологического дефицита и болевого синдрома позволяют определить степень тяжести спондилолистеза, а нормализация значений этих параметров говорит о положительном результате лечения.
Применение широкого релиза в объеме bonedisc bone остеотомии на уровне L5-S1 с девиацией крестца (изменение угла наклона крестца) является ключевым фактором мобилизации и радикальной коррекции параметров тазового баланса при тяжелом спондилолистезе у детей.
Результаты оперативного лечения в анализируемой когорте показывают значительное улучшение качества жизни (по шкале SRS-24) и снижение интенсивности болевого синдрома (по шкале VAS), а четкое соблюдение протокола операции и интраоперационный нейромониторинг МВП позволяют сократить вероятность осложнений.
Ограничения исследования
Малочисленность наблюдений, моноцентровой характер исследования, катамнез, не превышающий 58 мес. Текущие данные могут быть представлены как промежуточные, требуется дальнейший набор клинического материала.
Благодарность
Коллектив авторов выражает благодарность младшему научному сотруднику ФГбУ «СПбНИИФ» Минздрава России Наумову Денису Георгиевичу за помощь в подготовке публикации.
Этика публикации
Законные представители пациентов дали добровольное согласие на публикацию клинических наблюдений.
Источник финансирования: государственное бюджетное финансирование. Конфликт интересов: не заявлен.
Вклад авторов
- Рябых С.О. — концепция и дизайн исследова- ния, основная редакторская правка
- Савин Д.М. — подготовка обзора литературы
- Филатов Е.Ю. — обработка результатов исследования, редакторская правка
- Котельников А.О. — работа с базами данных, подбор пациентов
- Сайфутдинов М.С. — описание интраоперационного мониторинга, редакторская правка
Литература [References]
- A gabegi S.S., Fischgrund J.S. Contemporary management of isthmic spondylolisthesis: pediatric and adult. Spine J. 2010;10(6):530-543. doi: 10.1016/j.spinee.2010.02.023.
- Tebet M.A. Current concepts on the sagittal balance and classification of spondylolysis and spondylolisthesis. Rev Bras Ortop. 2014;49(1):3-12. doi: 10.1016/j.rboe.2014.02.003.
- Intraoperative Monitoring in Routine and Complex Surgery. In: M.P. Steinmetz, E.C. Benzel (eds.). Benzel’s Spine Surgery E-Book: Techniques, Complication Avoidance, and Management. 4th ed. Elsevier Health Sciences, 2016. pp. 322-324.
- Gandhoke G.S., Kasliwal M.K., Smith J.S., Nieto J., Ibrahimi D., Park P. et al. A Multicenter Evaluation of Clinical and Radiographic Outcomes Following High-grade Spondylolisthesis Reduction and Fusion. Clin Spine Surg. 2017;30(4):E363-E369. doi: 10.1097/BSD.0000000000000218.
- L abelle H., Mac-Thiong J.M., Roussouly P. Spino-pelvic sagittal balance of spondylolisthesis: a review and classification. Eur Spine J. 2011;20 Suppl 5:641-646. doi: 10.1007/s00586-011-1932-1.
- Richards D. GRADING–levels of evidence. Evid Based Dent. 2009;10(1):24-25. doi: 10.1038/sj.ebd.6400636.
- Bridwell K.H., Lenke L.G., McEnery K.W., Baldus C., Blanke K. Anterior fresh frozen structural allografts in the thoracic and lumbar spine. Do they work if combined with posterior fusion and instrumentation in adult patients with kyphosis oranterior column defects? Spine (Phila Pa 1976). 1995;20(12):1410-1418.
- O zturk C., Aydogan M., Karadereler S., Tezer M., Alanay A., Hamzaoglu A. Interradicular Bone‐Disc‐Bone Osteotomy (BDBO): An Alternative to Other Osteotomy Types for the Correction of Thoracolumbar and Lumbar Spine Deformities: Paper# 43. Spine J Meeting Abstracts. 2010. p. 77.
- Шеин А.П., Криворучко Г.А., Рябых С.О. Реактивность и резистентность спинно-мозговых структур при выполнении инструментальной коррекции дефор- маций позвоночника. Российский физиологический журнал им. И.М. Сеченова. 2016;102(12):1495-1506. Shein AP, Krivoruchko GA, Ryabykh SO [Reactivity and resistance of the spinal structures when performing instrumental correction of spinal deformities]. Rossiiskii fiziologicheskii zhurnal im. I.M. Sechenova [Russian Journal of Physiology]. 2016; 102(12):1495-1506. (in Russian).
- Shein A.P., Krivoruchko G.A., Ryabykh S.O. The Spinal Cord Pyramidal Structures Reaction to Intraoperative Instrumental Correction of Spine Deformity. J Spine. 2016;5:2. doi: 10.4172/2165-7939.1000292.
- J ameson L.C. Transcranial Motor Evoked Potentials. In: A. Koht, T.B. Sloan, J.R. Toleikis (eds.). Monitoring the Nervous System for Anesthesiologists and Other Health Care Professionals. New York: Dordrecht: Heidelberg: London: Springer, 2012. pp. 27-45.
- Сайфутдинов М.С., Рябых С.О., Савин Д.М., Третьякова А.Н. Формализация результатов интра- операционного нейрофизиологического контроля моторных путей спинного мозга при хирургической коррекции деформаций позвоночника. Вестник хирургии имени И.И. Грекова. 2018;177(1):49-53. doi: 10.24884/0042-4625-2018-177-1-49-53. Saifutdinov M.S., Ryabykh S.O., Savin D.M., Tretyakova A.N. [Formalizing the results of intraoperative neurophysiological monitoring of the motor pathways into the spinal cord during the surgical correction of spinal deformities]. Vestnik khirurgii imeni I.I. Grekova [Grekov’s Bulletin of Surgery]. 2018;177(1):49-53. (in Russian). doi: 10.24884/0042-4625-2018-177-1-49-53.
- L e Huec J.C., Leijssen P., Duarte M., Aunoble S. Thoracolumbar imbalance analysis for osteotomy planification using a new method: FBI technique. Eur Spine J. 2011;20 Suppl 5:669-680. doi: 10.1007/s00586-011-1935-y.
- Drerup B. Principles of measurement of vertebral rotation from frontalprojections of the pedicles. J Biomech. 1984;17(12):923-935.
- Schwab F.J., Farcy J.P., Roye D.P. Jr. The sagittal pelvic tilt index as a criterion in the evaluation of spondylolis thesis. Preliminary observations. Spine (Phila Pa 1976). 1997;22(14):1661-1667.
- Gille O., Bouloussa H., Mazas S., Vergari C., Challier V., Vital J.M. et al. A new classification system for degenerative spondylolisthesis of the lumbar spine. Eur Spine J. 2017;26(12):3096-3105. doi: 10.1007/s00586-017-5275-4.
- Harroud A., Labelle H., Joncas J., Mac-Thiong J.M. Global sagittal alignment and health-related quality of life in lumbosacral spondylolisthesis. Eur Spine J. 2013;22(4):849-856. doi: 10.1007/s00586-012-2591-6.
- Roussouly P., Gollogly S., Berthonnaud E., Dimnet J. Classification of the normal variation in the sagittal alignment of the human lumbar spine and pelvis in the standing position. Spine (Phila Pa 1976). 2005;30(3):346-353.
- Wang Z., Mac-Thiong J.M., Parent S., Petit Y., Labelle H. The relevance of sacral and sacro-pelvic morphology in developmental lumbosacral spondylolisthesis: are they equally important? Eur Spine J. 2014;23(1):157-162. doi: 10.1007/s00586-013-2832-3.
- Wang Z., Wang B., Yin B., Liu W., Yang F., Lv G. The relationship between spinopelvic parameters and clinical symptoms of severe isthmic spondylolisthesis: a prospective study of 64 patients. Eur Spine J. 2014;23(3):560- 568. doi: 10.1007/s00586-013-3064-2.
- Vialle R., Ilharreborde B., Dauzac C., Lenoir T., Rillardon L., Guigui P. Is there a sagittal imbalance of the spine in isthmic spondylolisthesis? A correlation study. Eur Spine J. 2007;16(10):1641-1649.
- Martiniani M., Lamartina C., Specchia N. „In situ“ fusion or reduction in high-grade high dysplastic developmental spondylolisthesis (HDSS). Eur Spine J. 2012;21 Suppl 1:S134-40. doi: 10.1007/s00586-012-2230-2.
- Molinari R.W., Bridwell K.H., Lenke L.G., Baldus C. Anterior column support in surgery for high-grade, isthmic spondylolisthesis. Clin Orthop Relat Res. 2002;(394):109-120.
- L indley E.M., McCullough M.A., Burger E.L., Brown C.W., Patel V.V. Complications of axial lumbar interbody fusion. J Neurosurg Spine. 2011;15(3):273-279. doi: 10.3171/2011.3.SPINE10373.
- Quraishi N.A., Rampersaud Y.R. Minimal access bilateral transforaminal lumbar interbody fusion for high-grade isthmic spondylolisthesis. Eur Spine J. 2013;22(8):1707- 1713. doi: 10.1007/s00586-012-2623-2.
- Molinari R.W., Bridwell K.H., Lenke L.G., Baldus C. Anterior column support in surgery for high-grade, isthmic spondylolisthesis. Clin Orthop Relat Res. 2002;(394):109-120. doi: 10.1097/00003086-200201000-00013.
- F arrokhi M.R., Rahmanian A., Masoudi M.S. Posterolateral versus posterior interbody fusion in isthmic spondylolisthesis. J Neurotrauma. 2012;29(8):1567- 1573. doi: 10.1089/neu.2011.2167.
- Birkenmaier C. Expert’s comment concerning Grand Rounds case entitled “Minimal access bilateral transforaminal lumbar interbody fusion for high-grade isthmic spondylolisthesis” (by Nasir A. Quraishi and Y. Raja Rampersaud; doi: 10.1007/s00586-012-2623-2). Eur Spine J. 2013;22(8):1714-1716. doi: 10.1007/s00586-013-2891-5.
- Tian W., Han X.G., Liu B., Liu Y.J., He D., Yuan Q., Xu Y.F. Posterior reduction and monosegmental fusion with intraoperative three-dimensional navigation system in the treatment of high-grade developmental spondylolisthesis. Chin Med J (Engl). 2015;128(7):865-870. doi: 10.4103/0366-6999.154278.
- L indley E.M., McBeth Z.L., Henry S.E., Cooley R., Burger E.L., Cain C.M., Patel V.V. Retrograde ejaculation after anterior lumbar spine surgery. Spine (Phila Pa 1976). 2012;37(20):1785-1789.
- Smoljanovic T., Bojanic I., Rakovac M. Retrograde ejaculation after anterior lumbar interbody fusion: transperitoneal versus retroperitoneal exposure. Spine (Phila Pa 1976). 2010;35(14):E622. doi: 10.1097/BRS.0b013e3181e15edf.
- Bouyer B., Bachy M., Courvoisier A., Dromzee E., Mary P., Vialle R. High-grade lumbosacral spondylolisthesis reduction and fusion in children using transsacral rod fixation. Childs Nerv Syst. 2014;30(3): 505-513. doi: 10.1007/s00381-013-2260-z.
- F errero E., Ilharreborde B., Mas V., Vidal C., Simon A.L., Mazda K. Radiological and functional outcomes of high-grade spondylolisthesis treated by intrasacral fixation, dome resection and circumferential fusion: a retrospective series of 20 consecutive cases with a minimum of 2 years follow-up. Eur Spine J. 2018;27(8):1940-1948. doi: 10.1007/s00586-017-5455-2.
- Min K., Liebscher T., Rothenfluh D. Sacral dome resection and single-stage posterior reduction in the treatment of high-grade high dysplastic spondylolisthesis in adolescents and young adults. Eur Spine J. 2012;21 Suppl 6:S785-791. doi: 10.1007/s00586-011-1949-5.
- O lszewski D., Sucato D.J. Complications Associated with Surgical Treatment of Pediatric Spondylolisthesis. In: Wollowick A., Sarwahi V. (eds). Spondylolisthesis: Diagnosis, Non-Surgical Management, and Surgical Techniques. Springer, Boston, MA, 2015. pp. 319-330. doi: 10.1007/978-1-4899-7575-1_26.
- L ombardi F., Custodi V.M., Pugliese R., Risso A., Gaetani P., Butti G. Treatment of high-grade spondylolisthesis with Schanz recoil screws: our experience. Eur Spine J. 2013;22 Suppl 6:S914-918. doi: 10.1007/s00586-013-3013-0.
- L amartina C, Zavatsky JM, Petruzzi M, Specchia N. Novel concepts in the evaluation and treatment of high-dysplastic spondylolisthesis. Eur Spine J. 2009;18 Suppl 1:133-142. doi: 10.1007/s00586-009-0984-y.
- C ecchinato R., Redaelli A., Martini C., Morselli C., Villafañe J.H., Lamartina C., Berjano P. Long fusions to S1 with or without pelvic fixation can induce relevant acute variations in pelvic incidence: a retrospective cohort study of adult spine deformity surgery. Eur Spine J. 2017;26(Suppl 4):436-441. doi: 10.1007/s00586-017-5154-z.
- A sghar J.K., Shufflebarger H.L. Intraoperative Neuro- Monitoring During Spondylolisthesis Surgery. In: Wollowick A., Sarwahi V. (eds). Spondylolisthesis: Diagnosis, Non-Surgical Management, and Surgical Techniques. Springer, Boston, MA, 2015. pp. 331-335. doi: 10.1007/978-1-4899-7575-1_27.
- Kelleher M.O., Tan G., Sarjeant R., Fehlings M.G. Predictive value of intraoperative neurophysiological monitoring during cervical spine surgery: a prospective analysis of 1055 consecutive patients. J Neurosurg Spine. 2008;8(3):215-221. doi: 10.3171/SPI/2008/8/3/215.
- Thuet E.D., Winscher J.C., Padberg A.M., Bridwell K.H., Lenke L.G., Dobbs M.B. et al. Validity and reliability of intraoperative monitoring in pediatric spinal deformity surgery: a 23-year experience of 3436 surgical cases. Spine (Phila Pa 1976). 2010;35(20):1880-1886. doi: 10.1097/BRS.0b013e3181e53434.
- J alanko T., Helenius I., Remes V., Lamberg T., Tervahartiala P., Yrjönen T. et al. Operative treatment of isthmic spondylolisthesis in children: a long-term, retrospective comparative study with matched cohorts. Eur Spine J. 2011;20(5):766-775. doi: 10.1007/s00586-010-1591-7.
- C rostelli M., Mazza O. AIS and spondylolisthesis. Eur Spine J. 2013;22 Suppl 2:S172-184. doi: 10.1007/s00586-012-2326-8. 44. Srivastava A., Bayley E., Boszczyk B.M. The management of high-grade spondylolisthesis and coexistent late-onset idiopathic scoliosis. Eur Spine J. 2016;25(10):3027-3031.